Presente y futuro del tratamiento del cáncer de mama metastásico: avances y perspectivas
El Dr. García Sáenz destacó los avances en la comprensión de la biología molecular del cáncer que están optimizando la forma en que se aborda esta enfermedad y cómo la Medicina de precisión y las terapias moleculares están mejorando las opciones de tratamiento para los pacientes.

Doctor José Ángel García Sáenz, jefe de la Unidad de Tumores de Mama.
El cáncer de mama metastásico es un estadio avanzado del cáncer de mama que se ha extendido más allá del área mamaria y las cadenas ganglionares regionales a otras áreas del organismo. Alrededor del 5 al 8% de las pacientes con cáncer de mama presenta metástasis sistémicas en el momento del diagnóstico, y cerca de una de cada cuatro en estadios iniciales puede presentar metástasis a lo largo de la evolución de la enfermedad.
Es una patología heterogénea debido a la variabilidad biológica de los diferentes subtipos de cáncer de mama, que presentan diferente historia natural, pronóstico y respuesta individual a los diferentes tratamientos.
Recientemente, el doctor José Ángel García Sáenz, jefe de la Unidad de Tumores de Mama del Servicio de Oncología Médica del Hospital Ruber Internacional, destacó los avances más notables y las nuevas perspectivas en el tratamiento de esta enfermedad, durante su charla "Presente y futuro del cáncer de mama metastásico", en las Sesiones Generales del Hospital Ruber Internacional.
El doctor García Sáenz centró su conferencia en algunos aspectos clave como las mutaciones tumorales potencialmente "accionables", el papel del DNA circulante tumoral (biopsia líquida) en la evolución de la enfermedad, los conjugados de anticuerpos con fármacos, así como en los avances en el tratamiento específico de los diferentes subtipos de cáncer de mama.
Un cambio de paradigma en el tratamiento del cáncer de mama metastásico
En el pasado, el tratamiento del cáncer de mama metastásico se basaba principalmente en protocolos de quimioterapia o terapia endocrina con un enfoque poco específico, en el que se administraban fármacos citotóxicos a prácticamente todas las pacientes con metástasis de cáncer de mama.
"Hoy en día, el abordaje terapéutico es más específico y eficiente gracias a los avances en el conocimiento de la biología molecular del cáncer. En la actualidad, podemos analizar el perfil molecular del tumor de un determinado paciente, identificando mutaciones específicas y biomarcadores que pueden ser dianas específicas de terapias dirigidas, lo que ha dado lugar a un enfoque más preciso e individualizado en el tratamiento del cáncer de mama metastásico", explica el especialista.
Como resultado, se pueden lograr tasas más altas de respuesta, menor toxicidad y mejorar la sobrevida y la calidad de vida de las pacientes con enfermedad diseminada, en comparación con los esquemas de quimioterapia clásicos.
 Este enlace se abrirá en una ventana nueva
Este enlace se abrirá en una ventana nueva
Mutaciones Accionables en el cáncer de mama metastásico
Uno de los avances más significativos en el tratamiento del cáncer de mama metastásico ha sido la identificación de mutaciones accionables en subtipos específicos de la enfermedad. "Son alteraciones genéticas que pueden estar presentes en el tumor primario o bien ser alteraciones adquiridas durante la evolución de la enfermedad y que son pronósticas y, eventualmente, predictivas de terapias específicas como dianas moleculares de agentes terapéuticos específicos. Estas dianas están clasificadas por Sociedad Europea de Oncología Médica (Guía ESCAT-ESMO, Mateo J, Ann Oncol 2018 y actualizaciones) en diferentes categorías, y las de categoría I son aquellas para las que hay un agente terapéutico aprobado que puede modificar la evolución de la enfermedad.
Las mutaciones en el gen PIK3CA, que codifica para una subunidad de la enzima PI3K, implicada en la señalización, la supervivencia tumoral y la resistencia a tratamientos, así como las mutaciones en el gen ESR1, que codifica el receptor de estrógenos, una proteína que regula la expresión de genes implicados en el crecimiento y la diferenciación celular, son dos de los tipos de mutaciones más frecuentes presentes en algunos tipos de Cáncer de Mama Metastásico.
"Por ejemplo, la presencia de mutaciones específicas de la subunidad a en PI3K en tumores metastásicos RE(+)/HER2(-) se asocia con una mayor agresividad biológica y un peor pronóstico que cuando no está presente esta mutación", explica el doctor García Sáenz. "Hoy contamos con fármacos específicos que inhiben la actividad de esta PI3K, como alpelisib, que ha demostrado mejorar la supervivencia libre de progresión en este tipo de pacientes", añade.
Biopsia Líquida en la monitorización en tiempo real del cáncer metastásico
La biopsia líquida se ha convertido en una herramienta crucial en el tratamiento del cáncer de mama. Esta técnica mínimamente invasiva (una extracción sanguínea), permite la detección de fragmentos de ADN del tumor en la sangre periférica, lo que facilita información pronóstica y predictiva, así como la monitorización en tiempo real de la respuesta al tratamiento.
"Al medir la cantidad de ADN tumoral en la sangre, podemos estimar la carga tumoral y su variación a lo largo del tiempo. Hay una asociación entre el descenso de ADN tumoral y la respuesta al tratamiento antitumoral. Por otro lado, la ausencia de aclaramiento de los niveles de ctDNA se asocia a resistencia a algún tratamiento y la aparición de nuevas mutaciones indican una agresividad biológica que puede requerir la búsqueda de otras opciones terapéuticas más específicas", subraya el especialista.
Recientemente, la Agencia Europea del Medicamento (EMA) aprobó elacestrant, un nuevo fármaco para el tratamiento de pacientes con cáncer de mama ER+, HER2- metastásico con una mutación activadora ESR1. "Las mutaciones en ESR1 son mutaciones adquiridas que se desarrollan tras la exposición a una terapia endocrina previa, y puede acontecer en cerca del 40% de las pacientes. Estas mutaciones generan resistencia al tratamiento endocrino estándar y, hasta ahora, los tumores con estas mutaciones han sido difíciles de manejar", advierte.
El doctor García Sáenz y un grupo de investigadores participaron en un estudio sobre la monitorización mediante biopsia líquida altamente sensible a pacientes con cáncer de mama metastásico tratados con agentes endocrinos después de la exposición a inhibidores de la aromatasa.

Conjugados de Anticuerpos y Fármacos en el tratamiento del cáncer de mama
Los conjugados de anticuerpos y fármacos (ADC, por sus siglas en ingles de antibody-drug conjugates) son una innovación terapéutica que utiliza anticuerpos monoclonales para dirigirse a proteínas específicas que se encuentran en la superficie de las células tumorales y transportan fármacos citotóxicos directamente a ellas. Esto minimiza los efectos secundarios en las células no tumorales y aumenta la eficacia terapéutica del agente citotóxico.
son una innovación terapéutica que utiliza anticuerpos monoclonales para dirigirse a proteínas específicas que se encuentran en la superficie de las células tumorales y transportan fármacos citotóxicos directamente a ellas. Esto minimiza los efectos secundarios en las células no tumorales y aumenta la eficacia terapéutica del agente citotóxico.
"Es una terapia disruptiva, una genialidad, que, gracias a los avances en ingeniería molecular, es posible diseñar anticuerpos monoclonales específicos que se unen a la membrana de las células tumorales y, como si fueran un "Caballo de Troya", llevan la quimioterapia específicamente a las células malignas y no a las células sanas. Además, por un efecto de transcitosis el citotóxico pasa a las células tumorales vecinas, induciendo su apoptosis o muerte celular programada", agregó. Para el especialista este tipo de tratamientos son unos de los pilares presentes y del futuro inmediato del tratamiento antitumoral.
Tratamiento de Cáncer HER2 Positivo y HER2 Low
El cáncer de mama HER2 positivo es un subtipo de cáncer que se caracteriza por una sobreexpresión de la proteína HER2 en la membrana plasmática de las células tumorales. Actualmente, existen múltiples terapias dirigidas a HER2 que han mejorado significativamente la supervivencia de las pacientes. "Se ha demostrado que el tratamiento con Trastuzumab Deruxtecan produce un aumento significativo en la supervivencia libre de progresión y la supervivencia global en pacientes con cáncer de mama HER2 positivo metastásico". Trastuzumab Deruxtecan es un conjugado ADC de anticuerpos (Trastuzumab) y fármacos (agente citotóxico Deruxtecan).
Además, se ha definido una cohorte específica llamada tumores HER2 Low, que tiene niveles más bajos de HER2 (respecto a los tumores HER2-positivos) pero que puede beneficiarse también de terapias dirigidas a HER2. Esto ha cambiado el enfoque en el tratamiento de HER2 positivo y HER2 Low.
Al respecto comentó: "Antes pensábamos que los tumores de mama eran HER2 positivos o HER2 negativos, pero hay un subgrupo muy importante que no llegan a ser HER2 positivo, pero sí tienen suficiente antígeno epitelial de membrana, no tanto para ser accionable con terapia anti HER2, pero sí para ser una puerta de entrada a un ADC y mejorar la supervivencia de las pacientes. Hemos encontrado el eslabón perdido, hemos cambiado el paradigma y en vez de ser tan transversales, ahora tratamos a las pacientes según los antígenos epiteliales de membrana de las células tumorales.

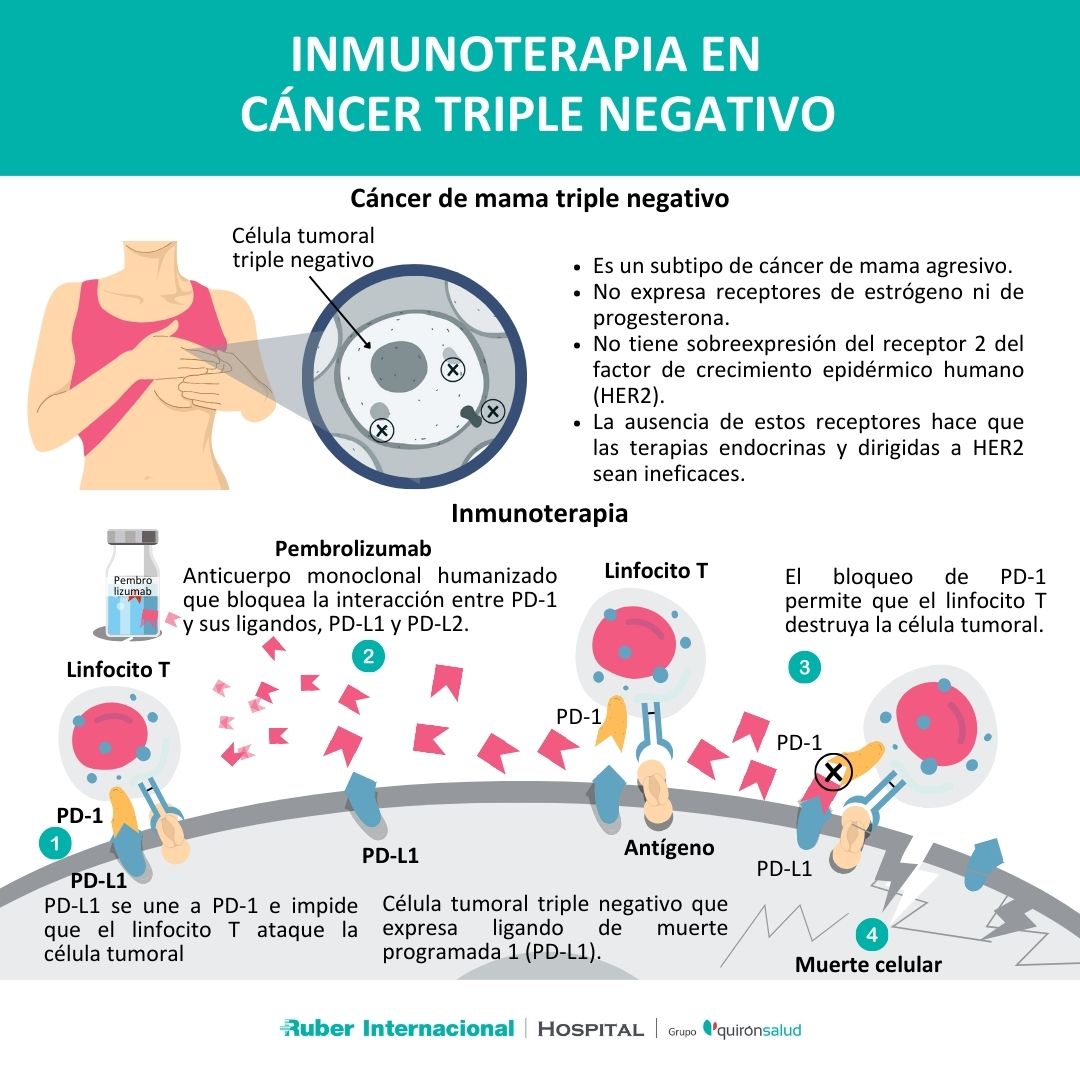
Tratamiento del cáncer de mama metastásico triple negativo
El cáncer de mama metastásico triple negativo (TNBC) es un tipo específico de cáncer de mama caracterizado por la falta de expresión de varios receptores en la superficie de las células tumorales: el receptor de estrógeno, el receptor de progesterona y el receptor del factor de crecimiento epidérmico humano 2 (HER2). Estos receptores son comunes en otros tipos de cáncer de mama y a menudo son el blanco de terapias dirigidas. Sin embargo, en el TNBC, la ausencia de estos receptores limita las opciones de tratamiento hormonal y terapias dirigidas convencionales. En los últimos años su tratamiento ha evolucionado, con un enfoque cada vez mayor en terapias dirigidas gracias a la Medicina de precisión.
"Se han desarrollado terapias específicas, como los inhibidores de PARP (poli ADP-ribosa polimerasa) que funcionan al interferir con la capacidad de las células tumorales para reparar el daño en su ADN. Son muy eficaces en pacientes con mutaciones germinales patogénicas en los genes BRCA1 y BRCA2, que son genes involucrados en la reparación del ADN", explica el jefe de la Unidad de Tumores de Mama.
Al bloquear la reparación del ADN, los inhibidores de PARP inducen daño en el ADN que, a medida que se acumula, conduce a la muerte celular programada o apoptosis de las células tumorales.
"En el caso del cáncer de mama triple negativo, los inhibidores de PARP, como olaparib o talazoparib, han demostrado ser beneficiosos en pacientes con tumores que tienen la denominada "BRCAness" o deficiencia en la reparación del ADN. Esto representa una estrategia de tratamiento altamente específica".
Tratamiento del cáncer luminal
El cáncer de mama luminal es un tipo de cáncer de mama que se caracteriza por la presencia de receptores de estrógeno (ER) y/o receptores de progesterona (PR) en las células tumorales. Es el subtipo más frecuente de cáncer de mama. Hasta hace poco tiempo, el tratamiento de este tipo de cáncer de mama se centraba en interferir con monoterapia la actividad del receptor estrogénico, ya sea suprimiendo la producción de estradiol (por ejemplo, mediante la supresión ovárica o con los Inhibidores de la aromatasa) o bloqueando la acción del estrógeno en las células tumorales utilizando moduladores o degradadores selectivos de receptores de estrógeno, como tamoxifeno o fulvestrant.
"Una limitación importante de estos tratamientos era que, en muchos casos, las pacientes desarrollaban resistencia a la terapia hormonal y recaían en la enfermedad en un período relativamente corto de tiempo tras iniciar el tratamiento. Ahora se han desarrollado nuevas estrategias terapéuticas, una de las estrategias más relevantes son los inhibidores del ciclo celular (abemaciclib, palbociclib y el ribociclib) que actúan bloqueando ciertas proteínas clave que regulan la división celular, lo que previene la aparición de resistencia endocrina y revierte la sensibilidad a los agentes endocrinos", concluyó el doctor García Sáenz.
Aunque el tratamiento del cáncer de mama metastásico ha experimentado avances significativos en los últimos años, queda mucho por desarrollar, la investigación continua sin duda mejorará la supervivencia y calidad de vida de estas pacientes.




