“El control gestacional nos permite anticiparnos y tomar medidas para prevenir enfermedades del embarazo”
El doctor Fermín Esteban Navarro, ginecólogo Especialista en Diagnóstico Prenatal y Medicina fetal, nos comenta algunos avances importantes en el cuidado del embarazo, la salud de la madre y del bebé.

Doctor Fermín Esteban Navarro
El control gestacional o prenatal es el seguimiento médico que se realiza a una mujer durante el embarazo para detectar y prevenir problemas de salud tanto para la madre como para el feto. El principal objetivo del control gestacional es conseguir un embarazo de evolución normal, que culmine con una madre y un recién nacido sano.
Para ello, durante el control gestacional, se realizan una serie de exámenes, analíticas, evaluaciones físicas y pruebas de despistaje o screening que persiguen evaluar el estado de salud de la madre y el feto, determinar la edad gestacional e identificar precozmente los posibles riesgos de complicaciones futuras tanto para la madre como para el bebé.
"El control gestacional involucra tres niveles de prevención. La prevención primaria que se realiza mediante el consejo pregestacional; una prevención secundaria basada en la realización de pruebas y screening que nos permiten valorar el riesgo de aparición de distintos problemas materno fetales como las cromosomopatías, el parto prematuro y las infecciones, entre otras; y una prevención terciaria que intenta iniciar un tratamiento precoz del problema identificado lo antes posible a fin de minimizar los daños ocasionados por la enfermedad", explica el doctor Fermín Esteban Navarro, ginecólogo del Hospital Ruber Internacional y Especialista en Diagnóstico Prenatal y Medicina fetal.

Recientemente, el doctor Esteban Navarro ofreció una conferencia sobre los avances en el control gestacional, los estudios genéticos no invasivos y el control ecográfico apoyado en algoritmos de inteligencia artificial que se realizan en las gestantes con el fin de anticiparse a los posibles problemas que pueden aparecer tanto en la madre como el feto.
"Hoy en día podemos anticiparnos al desarrollo de algunas enfermedades gestacionales, que son aquellas que se presentan solo durante el embarazo, pueden afectar tanto a la madre como al feto y que se resuelven una vez que termina el embarazo. Estas enfermedades pueden surgir por cambios hormonales, predisposición materna, cambios en la fisiología materna, por el crecimiento y desarrollo del feto, o por otras razones desconocidas".
Detección precoz de riesgo de Preeclampsia
La preeclampsia es una complicación grave del embarazo que se caracteriza por hipertensión arterial, la presencia de proteínas en la orina y síntomas como dolor de cabeza, cambios visuales e hinchazón en las manos y en los pies. La preeclampsia puede ser leve o grave y, en los casos graves, puede evolucionar a eclampsia que y poner en peligro la vida de la madre y el bebé. Es muy importante que la preeclampsia se diagnostique y trate de manera precoz.
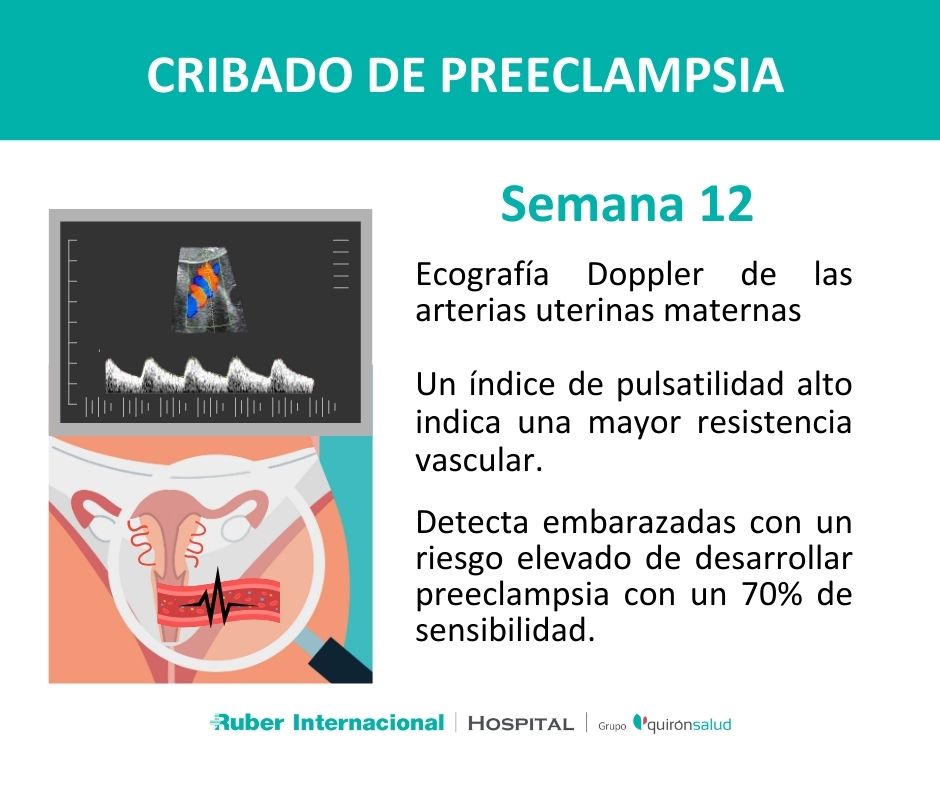
"El screening o cribado de la preeclampsia nos permite identificar aquellas pacientes con riesgo alto de desarrollar la enfermedad, lo realizamos en el primer trimestre del embarazo, en la semana 12 de gestación, mediante una ecografía en la que también valoramos la morfología fetal y el corazón del bebe, y realizamos otros cribados como el de las cromosomopatías. Para el cribado de preeclampsia realizamos una ecografía Doppler de las arterias uterinas maternas, con el fin de valorar de forma indirecta las resistencias al flujo uteroplacentario".

Esta ecografía Doppler mide la velocidad y la dirección del flujo sanguíneo en las arterias uterinas, que son las encargadas del suministro de oxígeno y nutrientes al útero y la placenta. Mediante su realización, el ginecólogo puede detectar posibles problemas en la circulación sanguínea en el útero, lo que puede indicar un mayor riesgo de complicaciones durante el embarazo, como el retraso del crecimiento fetal o la preeclampsia.
"El índice de pulsatilidad de la arteria uterina medido por el ultrasonido Doppler es una medida de la resistencia vascular que nos permite identificar aquellos casos donde hay una disminución en el flujo sanguíneo y una mayor probabilidad de desarrollar preeclampsia". Esta prueba, en conjunto a los datos de factores de riesgo como la edad materna, talla, paridad, antecedentes, entre otros, "nos permiten detectar las embarazadas con un riesgo elevado de desarrollar preeclampsia con un 70% de sensibilidad. Esto nos ayuda a dar tratamientos preventivos e instruir a la paciente de tal forma que podamos evitar el desarrollo de la enfermedad".
El índice de pulsatilidad de la arteria uterina se calcula dividiendo la diferencia entre el flujo sanguíneo máximo (sistólico) y el flujo sanguíneo mínimo (diastólico) en la arteria, dividido por el flujo sanguíneo promedio. Un índice de pulsatilidad alto indica una mayor resistencia vascular, lo que está asociado a una mayor probabilidad de desarrollar preeclampsia.
"Para aquellos casos en los que tenemos una sospecha clínica de preeclampsia, hoy en día disponemos de pruebas como la determinación de los factores angiogénicos, que son unos factores producidos por la placenta, que suelen aumentar en aquellas pacientes con mayor proporción de trofoblasto isquémico, es decir, en situaciones donde la placenta está recibiendo menos oxígeno del que necesita, un hallazgo característico de la preeclampsia".
Un factor angiogénico es una proteína que promueve la formación de nuevos vasos sanguíneos a partir de los ya existentes, un proceso conocido como angiogénesis. En el contexto del embarazo, los factores angiogénicos son cruciales para el desarrollo y la función de la placenta. Un equilibrio adecuado entre los factores angiogénicos y antiangiogénicos es esencial para la formación y el mantenimiento de la red vascular de la placenta, así como para evitar problemas como la preeclampsia.
 Este enlace se abrirá en una ventana nueva
Este enlace se abrirá en una ventana nueva
El factor antiangiogénico sFlt-1 (factor de crecimiento placentario soluble 1) y el factor proangiogénico PlGF (factor de crecimiento placentario) son dos proteínas que están involucradas en la angiogénesis y que se pueden medir en plasma y suero de la embarazada. En el embarazo normal, los niveles de PlGF en la sangre materna aumentan gradualmente, mientras que los niveles de sFlt-1 permanecen relativamente constantes. Sin embargo, en casos de complicaciones como la preeclampsia se ha observado una disminución en los niveles de PlGF y un aumento en los niveles de sFlt-1 en la sangre materna.
"Un índice elevado de sFlt-1/PlGF se ha relacionado con un mayor riesgo de preeclampsia y se correlaciona con la gravedad de la enfermedad. Sin embargo, los marcadores angiogénicos no son un test diagnóstico por sí mismo, sino una prueba complementaria que nos ayuda a diagnosticar la preeclampsia, medir el nivel de riesgo de complicaciones relacionadas con la insuficiencia placentaria en pacientes con sospecha clínica y hacer un seguimiento de su evolución".
Novedades en la evaluación del riesgo de parto pretérmino
"Si bien una amenaza de parto pretérmino no es una enfermedad en sí misma, es una situación que se presenta solo durante un embarazo y que compromete de manera importante la vida del feto y, en determinadas circunstancias, también de la salud de la madre. En la actualidad disponemos de estrategias y herramientas que nos permiten anticiparnos a una posible amenaza de parto prematuro".
Una amenaza de parto pretérmino se produce cuando la embarazada comienza a experimentar contracciones uterinas antes de las 37 semanas de gestación. Estas contracciones pueden provocar la apertura del cuello uterino y producir un parto prematuro que puede ser peligroso tanto para la madre como para el feto. Cuanto antes ocurra el nacimiento prematuro, mayores serán los riesgos para la salud del bebé, ya que sus órganos y sistemas del bebé aún no estarán completamente desarrollados para desenvolverse fuera del útero.
"Hasta ahora hemos estado haciendo la evaluación del riesgo de parto pretérmino midiendo la longitud del cuello uterino mediante una ecográfica que realizamos en la semana 20 de gestación, si el cuello mide menos de 25 milímetros consideramos que hay un riesgo alto de parto prematuro, y si mide más de 35 milímetros consideramos que el riesgo es bajo. Gracias a los avances en la tecnología de evaluación de imágenes apoyada en algoritmos de Inteligencia artificial, hoy en día contamos con herramientas ecográficas adicionales como la prueba QuantusPREMATURITY, capaz de estimar la textura cervical y valorar el riesgo de parto prematuro".

QuantusPREMATURITY es una prueba para la detección temprana del parto prematuro espontáneo basado en el análisis de una imagen de cuello uterino obtenida por ultrasonido entre la semana 19 y 24+6 días del embarazo. La imagen del ultrasonido debe cumplir una serie de requisitos y ser enviada mediante una plataforma informática para su evaluación. En minutos, esta herramienta realiza análisis cuantitativo de la imagen, valora la textura de tejido del cérvix para detectar pequeños cambios en su microestructura relacionadas con riesgo de parto prematuro y calcula un riesgo.
"Esta es una herramienta muy útil, sobre todo en aquellos casos en los que podemos tener ciertas dudas, como son los casos de pacientes con riesgos intermedios, en los que la longitud del cuello uterino se encuentra entre 25 y 35 milímetros. Un score de textura cervical (Ctx) bajo es indicativo de un mayor riesgo de parto prematuro".
El tratamiento de las pacientes con riesgo alto de parto pretérmino puede incluir la administración de medicamentos para detener las contracciones uterinas, la administración de corticosteroides para acelerar la maduración pulmonar del feto y el reposo en cama para reducir el estrés sobre el cuello uterino.
"El reposo en cama condiciona mucho la vida de la paciente y conlleva la posibilidad de riesgos de otras complicaciones relacionadas con la ganancia de peso, la diabetes y los problemas circulatorios. Pruebas como el QuantumPREMATURITY nos ayudan a seleccionar mejor entre aquellas pacientes con riesgos intermedios a las que debemos dar tratamiento", concluye el especialista.
Además de estas pruebas, el adecuado control gestacional también incluye el cribado enfermedades infecciosas posibles enfermedades maternas (metabólicas, autoinmunes, genéticas), enfermedades fetales, así como el adecuado asesoramiento y educación sobre la nutrición, la actividad física, el manejo del dolor y el cuidado del recién nacido. Durante una serie de visitas programadas, la madre tiene la oportunidad de hacer preguntas y discutir cualquier inquietud que pueda tener sobre el embarazo y el parto.





